外科・消化器外科概要
外科・消化器外科概要
当院外科スタッフは名誉院長を含めた5名で構成され、それぞれが外科学会指導医・専門医、消化器外科学会指導医・専門医、肝胆膵外科学会高度技能指導医、外科感染症学会認定医、緩和医療学会認定医、がん治療認定医、鹿児島大学臨床教授等の資格を有し、消化管外科、肝胆膵外科、内視鏡外科、化学療法を行っています。
対象疾患は、消化器全般(食道・胃・小腸・大腸・直腸・肛門・肝臓・胆嚢胆管・膵臓・脾臓)および腹壁疾患(鼠径ヘルニアなど)と内分泌疾患(乳腺・甲状腺)、下肢静脈疾患で、年間合計約400件前後の手術を行っています。
特に消化管および肝胆膵の悪性腫瘍手術を中心に取り組んでおり、他院に比較して肝臓悪性腫瘍の割合が多いことも当科の特徴です。
手術治療においては腹腔鏡下手術を積極的に導入しています。腹腔鏡手術は従来の開腹手術と比べて手術創が小さいことが特徴で、術後の疼痛の軽減を図れ、回復も早いとされています。
良性疾患のみならず悪性疾患も対象として胃・小腸・大腸・胆嚢・虫垂手術の約9割、肝臓・甲状腺の一部に導入しており、根治性・安全性・低侵襲性を追求する外科治療を基本にしています。
また、癌の集学的治療にも力を入れており、外来・入院における癌化学療法や緩和療法にも取り組んでおります。
中でも、癌化学療法の進歩は目覚ましいものがあり、以前では手術が出来ないくらい進行していた癌に対しても、癌化学療法により治癒切除(治る手術)ができるようになったケースも認められます。
患者さんにあった適切な治療方針を個別に組み立て、内科、外科、放射線科、病理診断科、薬剤部、栄養科、地域連携室の連携でチーム医療を行っています。
さらに高度な治療法が必要な場合は、大学病院との連携を行い、有用な臨床試験への登録も意識しながら、治療ガイドラインの一歩先を見据えた先進的な治療計画をしています。
癌治療のみならず良性の病気についてもお困りのことがあれば、お気軽にご相談ください。
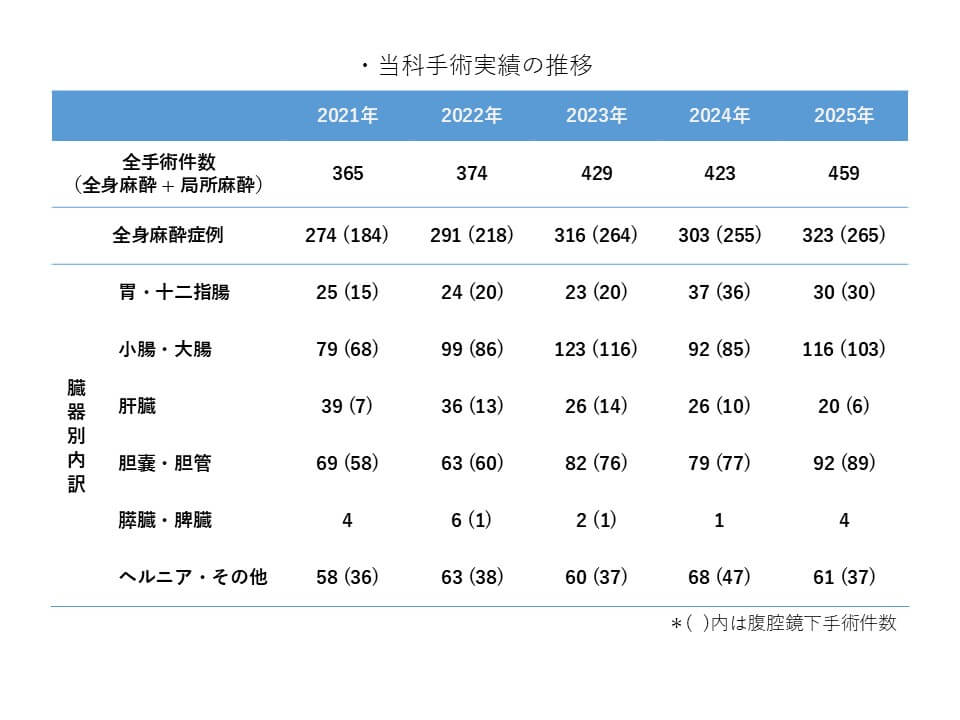
主な疾患・治療法
主な疾患・治療法
食道
食道癌は60歳前後の男性に多く、毎日アルコールを飲む習慣があり、飲酒により顔が赤くなる人に多く見られる疾患です。
食事時の違和感や、つまり感で来院され発見される場合が多いですが、毎年の定期的な内視鏡検査により、無症状の比較的小さい段階の腫瘍が発見される機会も増えています。
食道癌の治療には手術や化学放射線療法がありますが、治療効果の点から可能であればそれらを組み合わせた化学(放射線)療法後の手術が推奨されています。
複数の診療科が絡み、高難度手術を要しますので大学病院と連携し治療を行っています。
食道癌の手術では、まず食道を切除するため胸部を手術します。
次に、食道の代わりを胃で作るため腹部を手術します。その後、胃と残った食道をつなぐため頸部を手術します。
簡単に言えば一度に3つの手術を行うような大きな手術ですが、近年は患者さんへの負担をなるべく軽減できるように、腹腔鏡・胸腔鏡等を使用する術式も普及しており、術後経過が非常に良好で早期の社会復帰が可能となっています。
胃
胃癌は、検診の普及や内視鏡検査機器、技術の向上により早期発見される患者さんが増加してきましたが、進行した患者さんの数は思ったより減少していません。
そのため、胃癌の進行度や転移の状況を正確に調べて、個別化治療を行うことが肝要です。
具体的には、早期癌は腹腔鏡下の手術、進行癌は術前もしくは術後の抗がん剤治療(化学療法)と手術の組み合わせになります。
切除不能な場合は化学療法で対処し、効果があれば手術を検討することとなります。
胃癌手術の場合、切除する胃の範囲は、病変の部位と進行度の両方から決定します。
代表的なものは、胃全摘術、幽門側胃切除術、噴門側胃切除術です。
食事を少しでも摂りやすくするために、なるべく胃を残す手術を目指していますが、癌を治すためには胃を全部切除しなくてはならない場合も少なくありません。
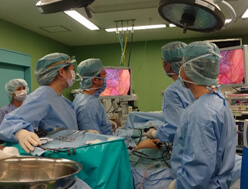
3次元CTによる胃周囲血管像を利用することで詳細な解剖把握や手術シミュレーションが可能となり、殆どの症例で腹腔鏡手術を導入し、安全かつ傷が小さい手術を心がけています。
大腸(結腸・直腸)
大腸癌は、近年増加傾向にあり、女性の癌による死亡原因の1位になっています。検診等により早期発見されれば、消化器内科での内視鏡治療も可能な疾患ですが、内視鏡治療が不可能な場合は、手術治療になります。
一方、排便時の出血や排便困難を自覚してから病院受診され、進行大腸癌と診断される患者さんも多くみられます。
リンパ節や他臓器への転移の有無で、治療方法は異なりますが、化学療法(抗がん剤治療)と手術を組み合わせた集学的治療を行います。
結腸癌の手術は、病変部の周囲にあるリンパ節も同時に切除するために、がんのある部位から10cmほど離れたところで腸管を切除します。
手術には回盲部切除術、結腸右半切除術、横行結腸切除術、結腸左半切除術、S状結腸切除術などがあります。
直腸癌の手術は、癌の部位や進行の状況により、直腸局所切除術・前方切除術・直腸切断術等の中から適切な方法を選びます。
直腸の周囲には排尿機能や性機能を調節する自律神経があるため、病変が自律神経の近くに及んでいなければ、手術後に機能障害が最小限ですむよう、自律神経を残す手術を行います。
また、“人工肛門になるのですか?”と心配される方も多くおられます。
現在では、腫瘍が肛門より5cm以上離れた部位にあれば基本的には人工肛門を回避することが可能です。
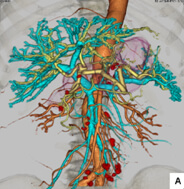
術前3次元CTによる仮想大腸透視像および腹腔内血管像を詳細に検討することで、安全確実な手術を心懸けており、結腸癌、直腸癌ともに殆どの症例を腹腔鏡手術で行っています。
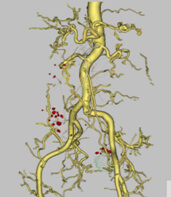
肝臓
当院は肝臓手術の割合が多いことが特徴で、県内有数の手術件数を誇っております。疾患としては、ウィルス性肝炎やアルコール性肝炎もしくは脂肪肝炎から発症する肝細胞癌が一番多く、他は肝内胆管癌や大腸癌からの転移性肝腫瘍などが占めています。
肝臓内科医師との十分な連携のもと、内科的治療(血管造影の治療やラジオ波で焼く治療)、外科的治療(手術)にかかわらず、患者さんに最も適切な治療法を選択します。
特に肝細胞癌は初回治療後も肝臓の別の部位から再発の多い疾患であり、再発後も外科内科の緊密な連携のもとに治療を行っています。
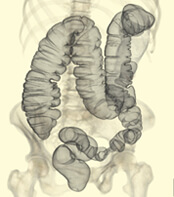
肝臓は立体臓器で内部を走行する血管などは外から判らないため、術前の評価や手術ではCTによる3次元構築画像を取り入れています。
腫瘍の位置や血管の走行を立体的に把握し、術前シミュレーションをしっかり行うことで、より安全で確実な出血の少ない手術を心がけています。
また、小範囲切除である肝部分切除を中心に小さい創で行える腹腔鏡手術も導入しています。
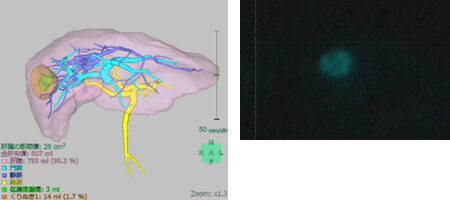
右葉に腫瘍が立体的描出されている(右図)
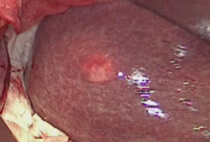
腫瘍部に一致して蛍光を発し、位置確認が容易となる
胆嚢
胆嚢の手術の多くは胆石症や胆嚢炎の手術です。
良性疾患の手術の中では一番多い疾患で、その9割近くは腹腔鏡手術で行っています。
腹腔鏡手術では、開腹手術に比べ傷も小さく、術後の痛みも軽いため、入院期間も短くなっています。
炎症の強い症例では、ジアグノグリーンを用いた腹腔鏡用ICGカメラを利用することで、胆嚢管や総胆管の把握を容易にし、周辺臓器の損傷を起こさない安全な手術に寄与しています。
術後の退院日数の目安は3日から1週間程度です。
また、胆嚢癌においては胆嚢・胆管・肝臓をとる大きな手術になりますが、癌の進行度にあわせ根治性を見据えた適切な手術戦略を立て治療を行っています。
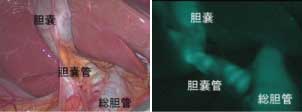
総胆管、胆のう管および胆嚢が蛍光描出され、位置同定が容易となる
胆管・膵臓
胆管癌の最初の症状として黄疸が挙げられます。
皮膚や目の白い部分が黄色くなる症状です。これは胆管に癌ができると、胆汁が流れにくくなり、胆汁が血液中に逆流するためです。
胆汁の流れが高度に障害されると、便の色が白っぽいクリーム色を呈したり、尿が茶色っぽく濃くなります。
その他、腹痛、発熱、全身倦怠感、食欲不振なども伴う可能性があります。
治療は癌の進行程度により異なりますが、切除可能病変であれば手術が最も治癒が期待できる治療です。
手術は、腫瘍の場所、広がりに応じた術式が選択され、肝臓に近い胆管癌では肝切除、胆管切除を伴う術式が選択され、膵臓に近い場合は膵頭十二指腸切除術が選択されます。
一方、膵臓癌の主な症状は、腹痛、背部痛、黄疸、食欲不振などです。
糖尿病が急に悪化した場合も膵臓癌の可能性があります。
しかし、膵臓は腹部の最も奥の方にあるため、症状が出にくかったり診断が難しかったりします。
膵臓癌に対する治療法には、手術と化学療法の二つの方法があります。
比較的早期である膵臓癌には手術を行い、進行した癌には化学療法と手術の組み合わせで治療を行います。
手術は、膵頭部癌に対しては膵頭十二指腸切除、膵体尾部癌に対しては膵体尾部切除を行います。大きな膵臓癌に対し膵全摘を行うこともあります。
胆管癌、膵臓癌ともに、切除が困難な時や他臓器に転移を有する場合は、化学療法が選択されます。
化学療法を組み合わせる症例や切除不能症例などは腫瘍内科医と連携し、また、高難度手術が必要な場合は大学病院と連携し治療を行っています。
鼠径ヘルニア
鼠径ヘルニアとはおなかの一番内側の膜である腹膜が下腹部の筋肉の隙間(ヘルニア門)から袋状に飛び出し、本来ならお腹の中にあるはずの腹膜や脂肪または腸の一部が、鼠径部の皮膚の下に出てくる病気です。
ピンポン球大の膨隆を認める人が多く、赤ちゃんから老人まで幅広い年齢層でみられます。
治療は手術治療しかなく、当院では腹腔鏡を用いた手術(TAPP)を行っています。 手術の傷は小さく、両側に発生した鼡径ヘルニアを一度に同じ傷で治療できます。
ただし、複数の開腹手術歴や、前立腺の術後の患者さんは、従来から施行している皮膚を切開して行う鼠径法の手術を行います。
入院期間の目安は術後3日から1週間程度です。
甲状腺
甲状腺の腫瘍には良性、悪性(甲状腺癌)と様々な種類があります。
通常は、しこり以外の症状はほとんどありません。
まれに、違和感、呼吸困難感、声のかすれ、のみ込みにくさ、誤嚥、痛みなどの症状が出てくることがあります。
甲状腺がんの治療には、手術、放射線治療、薬物療法などがあります。
悪性度の高い未分化がんを除き、多くの場合、手術治療が基本となります。
手術には、甲状腺をすべて摘出する全摘術、約2/3以上を切除する亜全摘術、片側(右葉あるいは左葉)を切除する葉切除術などがあります。
がんの場所や、大きさ、転移の有無などによって術式を決定します。
季節や衣類の種類によっては、首の皮膚切開創は露出しますので、できるだけ傷を小さくするようにしています。
2016年からは、大学病院との連携で良性腫瘍に対する鏡視下手術を導入し、傷を小さくすることで整容性の面で患者様より満足を頂いております。
乳腺
当院は検診センターを有し、視触診、マンモグラフィー、超音波検査による乳がん検診が可能な施設です。
乳癌に対する手術では、乳房を全部切除する手術からセンチネルリンパ節切除を併施した乳房温存手術まで、患者様の希望に沿うような手術に取り組んでいます。
また、乳房の手術では術後の乳房再建術等、美容上の問題も多くはらんでいるため大学病院乳腺グループと連携し治療を行います。
下肢静脈瘤
下肢静脈瘤は、静脈壁の脆弱化や静脈弁の異常によって血液が逆流を起こし、表在静脈が拡張した病態です。
手術では静脈瘤の状態によって異なりますが、通常1.5cm程度の長さで10〜15ヶ所の切開創が入ります。足の付け根、膝の裏には2〜3cm程度の切開が入りますが、他の部分の傷は時間の経過でかなり目立たなくなります。
関連先の静脈瘤専門外科医と連携して手術を行っており、手術時間は平均2〜3時間程度です。
医師紹介
医師紹介

名誉院長
前之原 茂穂
( まえのはら しげほ )
| 専門分野 | 一般外科、消化器外科 |
| 所属学会 | 日本外科学会、日本消化器外科学会、 日本消化器病学会、日本胃癌学会、 日本癌治療学会、日本臨床外科学会、 日本農村医学会 |
| 認定医・専門医・指導医 | 日本外科学会専門医・指導医 日本消化器外科学会指導医 |
| 評議員 その他 | 鹿児島大学臨床教授、九州農村医学会理事長、 日本医師会認定産業医 |

副院長兼外科統括部長
迫田 雅彦
( さこだ まさひこ )
| 専門分野 | 消化器外科 |
| 所属学会 | 日本外科学会、日本消化器外科学会、 日本肝胆膵外科学会、日本外科感染症学会、 日本がん治療認定医機構、日本腹部救急医学会、 日本臨床外科学会、日本消化器病学会、 日本内視鏡外科学会、日本胆道学会、 日本癌治療学会 |
| 認定医・専門医・指導医 | 日本外科学会専門医・指導医 日本消化器外科学会専門医・指導医・ 消化器がん外科治療認定医 日本肝胆膵外科学会高度技能指導医 日本外科感染症学会認定医 日本がん治療認定医機構認定医 |
| 評議員 その他 | 日本肝胆膵外科学会評議員 日本外科感染症学会評議員 日本医師会認定産業医 日本外科感染症学会インフェクションコントロールドクター(ICD) 鹿児島大学臨床教授 |

消化器外科部長
坂元 昭彦
( さかもと あきひこ )
| 専門分野 | 消化器外科、緩和ケア |
| 所属学会 | 日本外科学会、日本消化器外科学会、 日本がん治療認定医機構、日本緩和医療学会 |
| 認定医・専門医・指導医 | 日本外科学会認定医・専門医 日本がん治療認定医機構認定医 日本緩和医療学会認定医 |

常勤医師
福久 はるひ
( ふくひさ はるひ )
| 専門分野 | 一般外科 |
| 所属学会 | 日本消化器外科学会、 日本肝胆膵外科学会 |
| 認定医・専門医・指導医 | 日本外科学会 専門医 |

常勤医師
加美 翔平
( かみ しょうへい )
| 専門分野 | 消化器外科 |
| 所属学会 | 日本外科学会 |

常勤医師
平瀬 雄規
( ひらせ ゆうき )
| 専門分野 | 一般外科 |
| 所属学会 | 日本内科学会 日本外科学会 日本消化器外科学会 |
| 認定医・専門医・指導医 | 日本内科学会 認定医・専門医 日本外科学会 専門医 日本消化器外科学会 専門医 |
